Implante de sistemas de estimulación medular y nervio periférico
¿Quieres pedir cita en nuestra clínica?
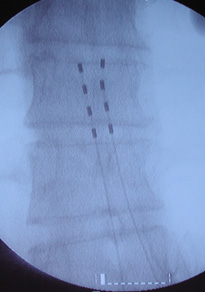
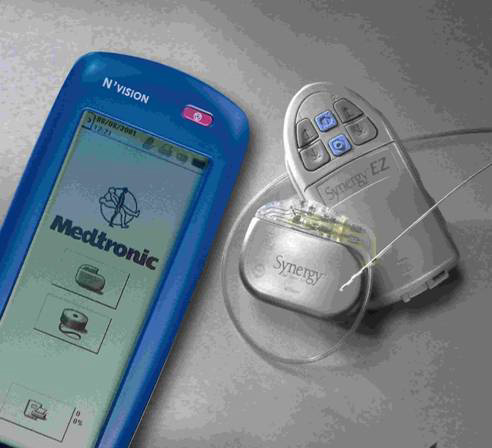
Un estimulador nervioso es un dispositivo especial que estimula la médula espinal, o los nervios mediante pequeños impulsos eléctricos emitidos por medio de pequeños cables eléctricos colocados sobre la parte posterior de la médula espinal, o cualquier nervio periférico.
Indicaciones
- Dolor simpático mantenido.
- Distrofia simpático refleja.
- Causalgia.
- Dolor por desaferentación.
- Neuralgia postamputación.
- Neuralgia intratable.
- Dolor asociado a lesión medular o de raíces nerviosas.
- Dolor isquémico vascular.
- Síndrome dolor de raquis post cirugía.
- Fibrosis epidural.
- Dolor neuropático.
- Radiculopatía.
- Síndrome del dolor regional complejo (SDRC).
- Neuropatía diabética.
- Neuralgia postherpética.
- Lesión de nervio periférico.
- Dolor por deaferenciación.
- Muñón doloroso.
- Dolor por miembro fantasma.
- Lesión de la médula espinal.
- Dolor isquémico.
- Enfermedad vascular periférica.
- Angina de pecho refractaria crónica.
- La mejor indicación es el dolor neuropático de origen periférico o en la raíz nerviosa.
- Las dos indicaciones en las que se utiliza más ampliamente son el síndrome de dolor regional complejo (SDRC) que no se ha podido controlar satisfactoriamente con las terapias existentes y el dolor crónico asociado al Síndrome Postlaminectomía.
Síndrome doloroso de raquis post-quirúrgico
Definiendo un problema:
- Síndrome clínico más que enfermedad definida.
- Dolor persistente e invalidante después cirugía raquis.
- Etiología: múltiples mecanismos.
- Nociceptivo +- Neuropático.
- Central.
- Simpático.
- Mecánico.
- Ausencia de mejoría o agravado por cirugía.
- Discectomía.
- Fusión vertebral.
- Fibrosis y/o estenosis canal-foraminal.
- Elevado coste económico y social: 7600 casos nuevos/año.
- Prevalencia similar en países desarrollados.
- Población joven.
Etiopatogenia
- Osteo-esquelética: Resto discal, protusión discal, espondilolístesis, pseudoartrosis.
- Articular: Artrosis de facetas, enfermedad degenerativa.
- Muscular: Síndrome miofascial, atrofia.
- Nerviosa: Fibrosis epidural, atrapamiento de raíz nerviosa, aracnoepiduritis, desaferentación.
- Infección tardía.
- Psicológicas: Depresión.
Lumbociatalgia crónica
Resultados de la cirugía
- 62% de las cirugías practicadas no controlan el dolor.
- Meta-Análisis (K. Burchiel).
- Cirugía de la estrenosis de canal lumbar.
- 64% Resultados: Buenos-excelentes iniciales.
- 33% no mantiene los resultados iniciales post-cirugía.
- Esteroides epidurales si riesgo/beneficio cirugía desproporcionado.
- Fusión si inestabilidad raquis 2ª degeneración discal o colapso facetas.
- Javi MJ. J Neurosurg 1998; 89: 1-7.
- Ningún estudio resultados buenos-excelentes > 60% post-fusión.
- Cirugía repetida sólo alcanza un 30% de resultados adecuados.
- Seguimiento 2 años sólo 1/3 obtuvo 50% de reducción en patrón dolor.
- North R. Neurosurgery 1991; 28: 685-691.
- Seguimiento 2 años sólo 1/3 obtuvo 50% de reducción en patrón dolor.
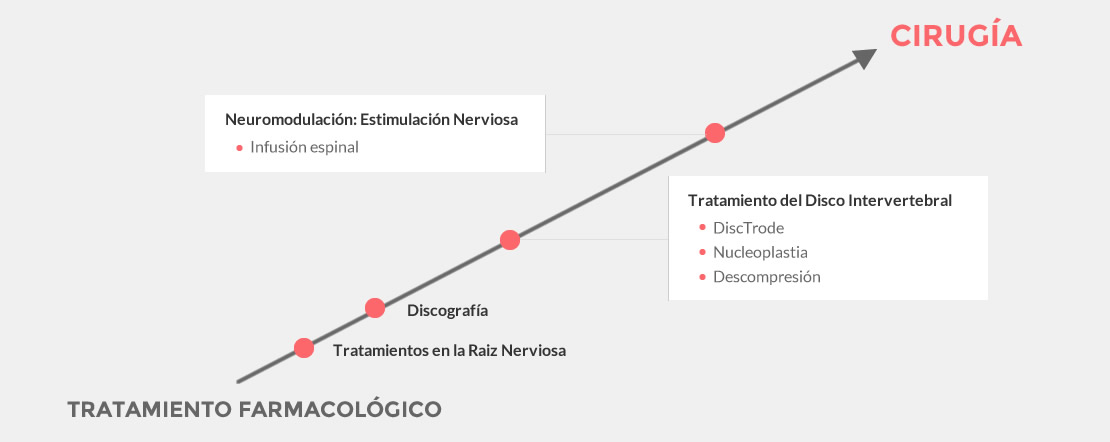
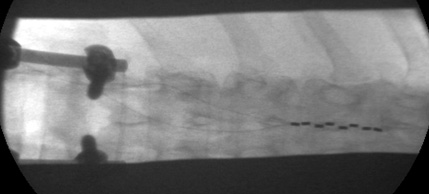
Neuroestimulación medular: Implante
- Se realiza en quirófano
- Control de rayos x para situar el electrodo
- Cirugía menor
- Posición decúbito prono
- Punto de punción en función nivel de estimulación
- Paciente despierto con sedación y anestesia local
- Paciente colabora para localizar la zona más adecuada de situación del electrodo en relación con la zona de dolor:
- Dolor extremidad superior C4-D1
- Dolor precordial C5-D3
- Dolor extremidad inferior D9-D12
Neuroestimulación medular: Programación
Preguntas frecuentes
¿Soy un candidato para un Estimulador Nervioso?
Actualmente, en Medicina del Dolor, se ofrece el Estimulador Nervioso a los pacientes con dolor crónico y grave, que no responde a otras modalidades de tratamiento. La mayoría de estos pacientes sufren de distrofia simpática refleja / síndrome de dolor regional complejo, o de dolor en pierna y espalda, tras intervenciones quirúrgicas. Otras condiciones que se benefician son dolores neuropáticos después de Herpes Zoster; Dolor isquémico en insuficiencia arterial; Cefaleas…
¿Cuál es el objetivo de la técnica?
Este dispositivo interrumpe o modula la conducción nerviosa (como la conducción de señales del dolor) hacia el cerebro.
¿Cuánto tarda el procedimiento?
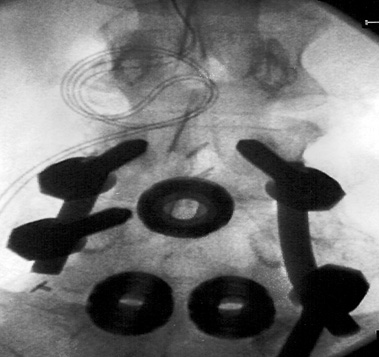
Se realiza en dos etapas. En una primera etapa, se colocan electrodos temporales y se emplea un dispositivo externo para generar una corriente eléctrica. Si en esta etapa se logra aliviar el dolor, entonces se implanta el dispositivo permanente bajo la piel. La duración del procedimiento es muy individualizada en función de las dificultades propias de cada paciente.
¿Cómo se realiza la técnica?
Los electrodos se colocan bajo control por rayos X, y se emplea un anestésico local para adormecer la piel y los tejidos más profundos. El procedimiento se realiza en el quirófano y bajo control radiológico, a fin de mantener condiciones de esterilidad.
¿El procedimiento duele?
El procedimiento conlleva la inserción de una aguja a través de la piel y de tejidos más profundos (como en una inyección contra el tétano), por lo que resultará incómodo hasta cierto punto. No obstante, se anestesia la piel y los tejidos más profundos con un anestésico local, utilizando una aguja muy fina, antes de introducir la aguja. La mayoría de los pacientes también reciben analgesia y sedación por vía intravenosa, para ayudarles a tolerar mejor el procedimiento.
¿Me dormirán para realizar el procedimiento?
La colocación de los electrodos se realiza bajo anestesia local y con una ligera sedación del paciente. Para la correcta colocación de los electrodos se precisa la colaboración activa del paciente. La cantidad de sedación depende generalmente de la tolerancia de cada paciente individual. Para la colocación del generador, se emplea una sedación intravenosa más potente.
¿Cómo se realiza el procedimiento?
La técnica se ejecuta con el paciente tumbado boca abajo. Se vigila el electrocardiograma, la presión arterial mediante un manguito, y la oxigenación de la sangre. Se limpia la piel con una solución antiséptica, y a continuación se realiza el procedimiento. Se emplea control radiológico a fin de guiar la aguja para la colocación de los alambres.
¿Dónde se insertan los electrodos? ¿Dónde se coloca el generador?
Para el dolor de la zona lumbar y piernas, los electrodos se introducen en la línea media de la parte baja de la espalda. Para el control de dolor de nervios específicos los electrodos se colocan en su proximidad. A continuación, se coloca el generador sobre un lado de la espalda o en la zona alta de la cadera.
¿Qué debo esperar tras el procedimiento?
Si el procedimiento resulta un éxito, el dolor puede haber desaparecido o ser de bastante menor intensidad. El paciente notará una sensación de estímulo bastante constante. Las agujas empleadas pueden dejar molestias residuales durante uno o dos días.
¿Qué debo hacer tras el procedimiento?
El procedimiento normalmente se realiza con una admisión de un día. En algunos casos el paciente puede permanecer ingresado en observación hasta le día siguiente. El paciente tendrá que ser llevado a casa. A los pacientes se les aconseja tranquilidad durante un día, mas o menos, tras el procedimiento. Las actividades diarias se deberán realizar dentro de los límites de tolerancia de cada paciente.
¿Cuánto dura el generador?
Dependiendo de cuánto se utiliza el dispositivo (intensidad y duración), las baterías del generador pueden durar varios años. También existen baterías recargables a través de la piel, cuya duración máxima es de 9 años en la actualidad.
¿Podrá el Estimulador Nervioso ayudarme?
Resulta muy difícil predecir si el procedimiento será de utilidad o no en un paciente dado. Es por este motivo por el que se colocan alambres temporales, para saber si el dispositivo será eficaz para aliviar el dolor, o no. Normalmente, los pacientes experimentarán una reducción del 50-70% en su dolor.
¿Cuáles son los riesgos y efectos secundarios?
Por lo general, el procedimiento resulta seguro. No obstante, todo procedimiento tiene sus riesgos, efectos secundarios y posibles complicaciones. Podrá comentar sus preocupaciones con su médico.
¿Quién no debe someterse a este procedimiento o preparse de forma especial?
Los pacientes que son alérgicos a cualquiera de los medicamentos que se inyectan, o que padecen una infección activa, no deberán someterse a este procedimiento. Los pacientes en tratamiento que reciben fármacos antiplaquetarios o anticoagulantes (por ejemplo Sintrom®, Plavix®), deben ser preparados específicamente.